診療案内
膵臓・腎臓移植外科
血液型不適合移植や2次移植、既存抗体陽性のハイリスク症例も増加しており、
これまで移植が困難であるとされてきた患者の移植にも積極的に取り組んでいます。
はじめに
九州大学病院は九州・山口・沖縄地区の腎臓移植、膵臓移植の中心施設として、本邦移植医療の黎明期から現在に至るまで約20年以上にわたりその役を担ってきました。確かな経験と実績のもと、全国でも数少ない腎臓移植、膵臓移植双方に精通した移植医を複数人擁しています。同じく移植医療に精通した多種多様な医療スタッフと連携し「チーム医療」を実践することで、安全・安心・確実な医療を患者さん皆様にお届けします。
診療担当医の紹介
腎臓移植を希望される患者さんへ
1、治療対象の患者さん
- 透析導入前の慢性腎不全患者さん
- 透析導入後の末期腎不全患者さん
- 腎不全のある1型糖尿病患者さん
2、生体腎移植ドナー手術について
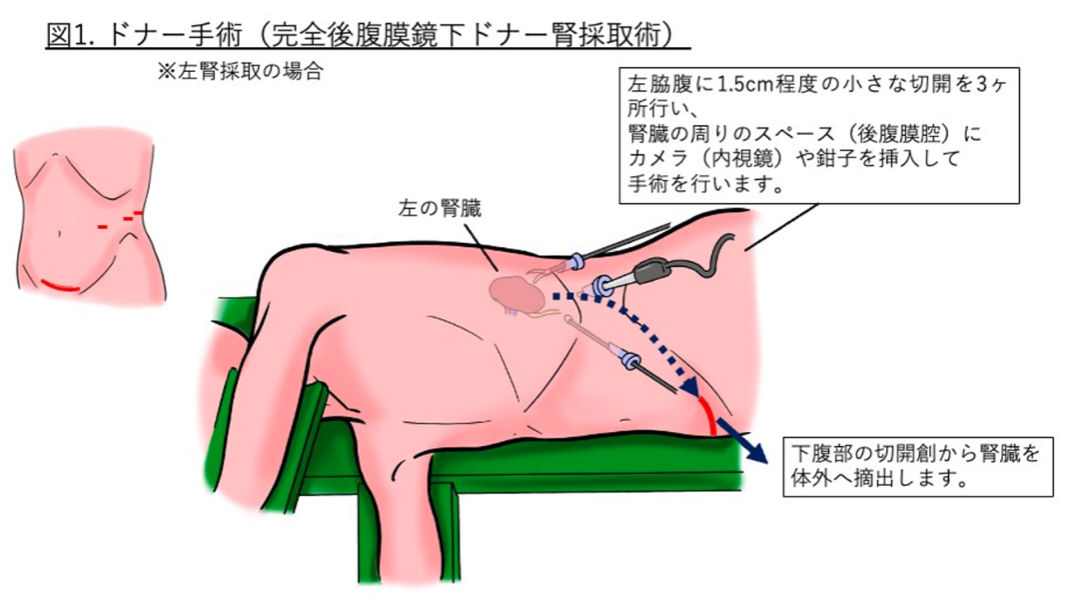
当院では2019年にこれまでの用手補助腹腔鏡下ドナー腎採取術からより患者さんへの負担軽減を目指して完全後腹膜鏡下ドナー腎採取術に変更しました。 この術式では腹腔内操作がないため、腸管を全く触ることなく手術が行えます。そのため、ドナーの術後回復が早まり、退院日数の短縮、 腸閉塞/創感染/腹壁瘢痕ヘルニアといった術後合併症の軽減効果もあります。完全後腹膜鏡下でのドナー腎採取術は恥骨上の横切開創(約6cm)から採取するため、 術後の疼痛が軽減し、整容性に優れるというメリットもあります(図1を参照)。結果として入院期間の短縮につながり、 現在は手術前日に入院し、術後2,3日で退院が可能となっています。手術は全身麻酔で行い、手術時間は約3-4時間ほどです。
3、レシピエント(移植を受ける方)手術について
手術は全身麻酔で行います。右下腹部に約15cmの切開をおき、患者さんの右の腸骨静脈と腸骨動脈に腎臓グラフトの静脈と動脈をそれぞれ吻合します(図2を参照)。 最後にグラフトの尿管と患者さんの膀胱を吻合し腎移植終了です。約3-4時間の手術時間を要します。

4、当院の腎臓移植症例数
年間約70-90件の腎臓移植を行っています。
| 年 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021 | 2022 | 2023 | 2024 |
|---|---|---|---|---|---|---|---|---|---|---|
| 総数 | 53 | 56 | 84 | 81 | 89 | 71 | 68 | 71 | 83 | 94 |
| 生体腎 | 48 | 51 | 70 | 69 | 65 | 59 | 59 | 55 | 61 | 73 |
| 献腎 | 5 | 5 | 14 | 12 | 24 | 12 | 9 | 16 | 22 | 21 |
5、当院の腎臓移植の成績
2008年以降は、腎臓移植のグラフト5年生着率は生体腎移植で95.0%、献腎移植で88.6%です。
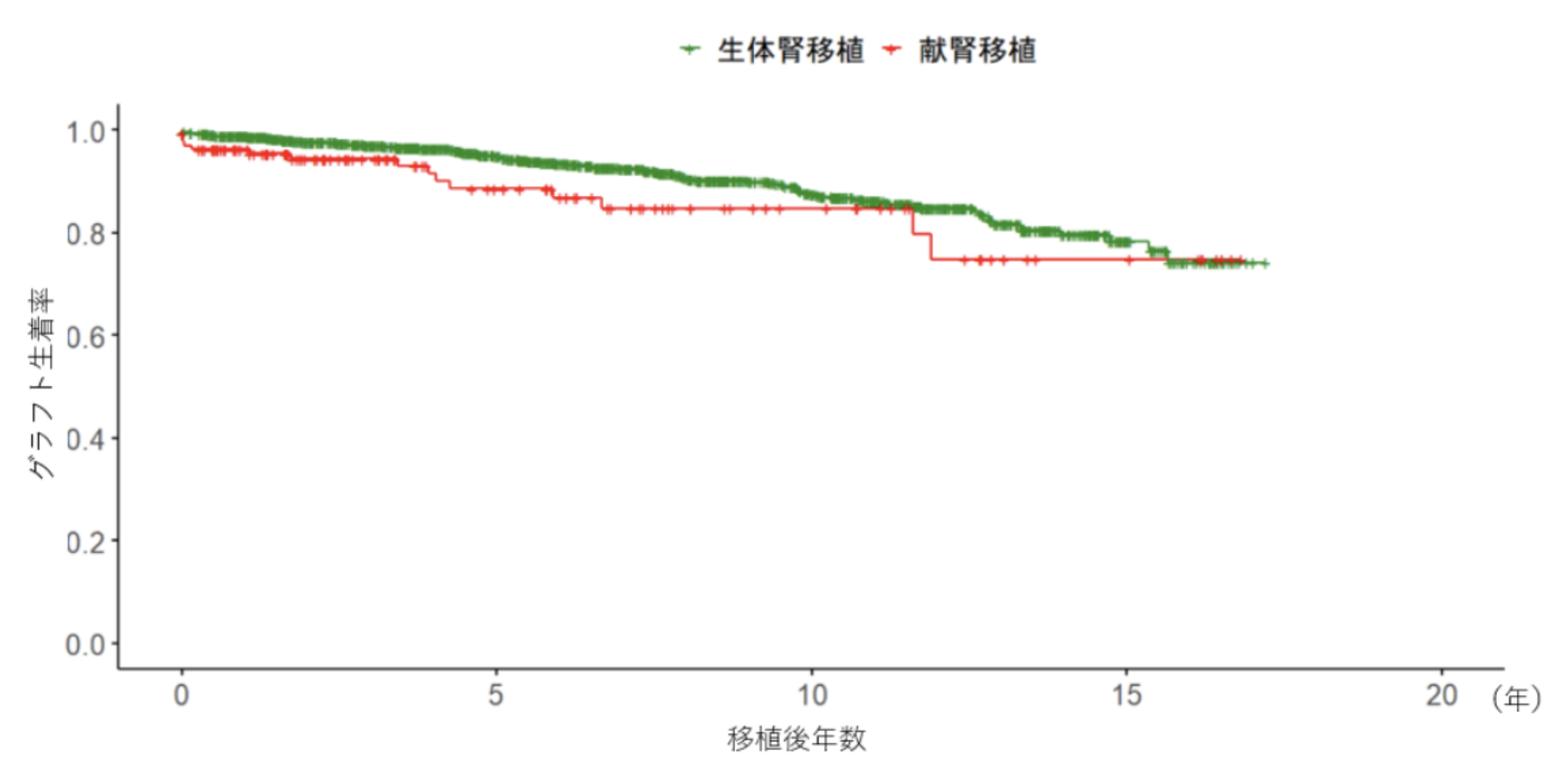
| 術後期間 (年) | 5年 | 10年 | 15年 |
|---|---|---|---|
| 生体腎 グラフト生着率(%) | 95.0 | 87.6 | 78.4 |
| 献腎 グラフト生着率(%) | 88.6 | 84.8 | 74.8 |
6、当院の腎臓移植の特色
当院では2024年までに1400例以上の腎移植を行っており、ここ数年はコロナウイルスの市中感染が広がる中でも安全対策を十分に行いながら数多くの腎移植を行っています (2023年83件、2024年94件)。当院は、生体腎移植術、脳死および心停止下献腎移植術、膵腎同時移植術、小児腎移植術のすべて実施しており、消化器・総合外科(第二外科)と合同で脳死下肝腎同時移植も実施しています。当院は体重が10㎏前後の低体重児腎移植を積極的に行う数少ない施設のひとつであり、周術期は経験豊富な小児腎臓内科医とともに小児腎不全治療を行っています。身長80㎝台、体重8kg台の小児生体腎移植も施行し、順調に経過しています。
また血液型不適合移植、2次移植、高齢者、糖尿病、心不全、既存抗体陽性といったハイリスク患者さんにも対応しており、これまで移植が困難であるとされてきた腎移植にも十分な検査と術前準備のもと安全に取り組んでいます。すでに腎移植は腎代替療法として透析療法とならぶ治療選択肢のひとつとなっており、透析導入前の状態で腎移植を希望され受診される患者さんも多くなりました。現在は、腎臓内科、小児科、糖尿病内科、精神科、麻酔科、薬剤部、移植対策室といった他部署と密接に連携し、安全・確実で患者さんが安心できる腎移植医療を目指して日常診療を行っています。
膵臓移植を希望される患者さんへ
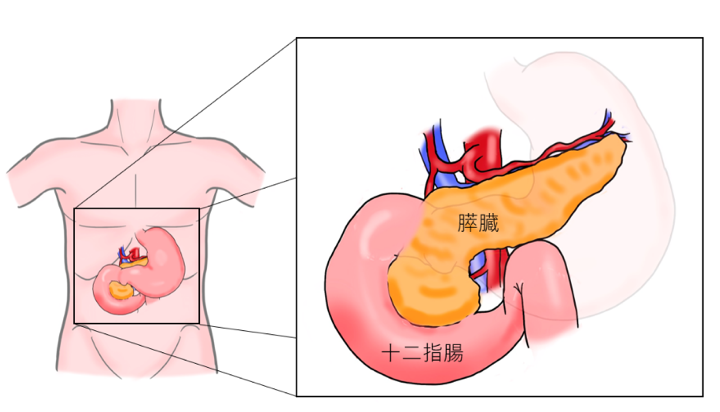
1、膵臓
膵臓は胃の後ろに位置する長さ約15cmほどの臓器です。食物を分解する消化液を分泌する働き(外分泌)と血糖を調整するホルモンを分泌する働き(内分泌)の2つの働きがあります。膵臓に存在する内分泌腺を膵島と呼んでおり、主に血糖を上昇させるホルモンであるグルカゴンを分泌するα細胞と血糖を低下させるホルモンであるインスリンを分泌するβ細胞からなります。このβ細胞が自己免疫反応により破壊されインスリンが分泌されなくなると1型糖尿病を発症します。
2、膵臓移植とは
膵臓移植は1型糖尿病、膵全摘術後でインスリン分泌が欠乏した患者さんが対象となります。これらの患者さんは自分でインスリン分泌ができない状態であることから、内科的にインスリン治療が必須となります。頻回の血糖測定、1日複数回のインスリン注射が一生必要となり、さらに困難なことには、医師の指示通りインスリン注射を行っても、高血糖発作、低血糖発作を繰り返し、場合によっては命に関わる事態になることもあります。長期の糖尿病罹患は、糖尿病性網膜症、神経障害、糖尿病性腎症といった糖尿病性合併症を発症し、それぞれ進行した場合は失明、足壊疽、腎不全といった重篤な病態を引き起こすこともあります。また、糖尿病に伴う動脈硬化は脳梗塞、心筋梗塞を引き起こすリスクとなります。膵臓移植は、主に脳死ドナーの方から膵臓の提供を受けることによって、インスリン治療を離脱し、糖尿病性合併症の進行を抑制します。さらには生命予後を延長し、大きく生活の質(QOL: Quality of Life)を向上させることができる治療です。
3、膵臓移植の種類
膵臓移植にはレシピエント(移植を受ける方)の状態により
3つの種類があります。
膵腎同時移植
腎不全がある1型糖尿病患者さんは膵臓と腎臓 を同時に移植する膵腎同時移植が適応となります。日本では約85%がこの膵腎同時移植となっています。
*先行的膵腎同時移植
eGFR(推算糸球体濾過量)が15mL/min未満の場合は、透析導入前の膵腎同時移植登録が可能です。
腎移植後膵移植
先に生体腎移植を行った後に、一定の時期をおいて膵臓移植を行う方法です。
膵単独移植
腎不全のない1型糖尿病患者さんが対象となります。
膵臓移植にはドナーの状態により大きく2つの種類があります。
脳死または心停止膵臓移植
脳死または心停止となった方から提供された膵臓を移植します。現在の日本での膵臓移植の主流です。
生体膵臓移植
脳死ドナーの増加と生体ドナーへの負担の大きさから近年は日本では行われていません。また、保険診療ではないため全額自費診療となります。
4、膵臓移植の適応
- 年齢は60歳以下が望ましい
- 活動性感染症のないこと
- 悪性腫瘍のないこと
<膵腎同時移植・腎移植後膵臓移植(膵臓移植に関する実施要項より)>
腎不全に陥った糖尿病患者であること。臨床的に腎臓移植の適応があり、かつ内因性インスリン分泌が著しく低下しており、移植医療の十分な効能を得る上では膵腎両臓器の移植が望ましいもの。患者はすでに腎臓移植を受けていてもよいし,腎臓移植と同時に膵臓移植を受けるものでもよい。
<膵単独移植(膵臓移植に関する実施要項より)>
1型糖尿病患者で、日本糖尿病学会専門医によるインスリンを用いたあらゆる治療手段によっても血糖値が不安定であり、代謝コントロールが極めて困難な状態が長期にわたり持続しているもの。
5、日本の膵臓移植
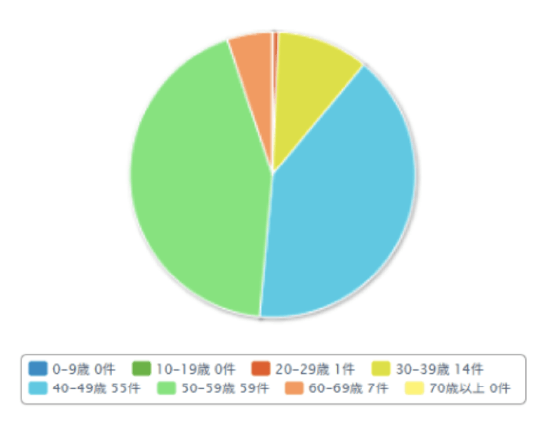
膵臓移植を待っている方の人数
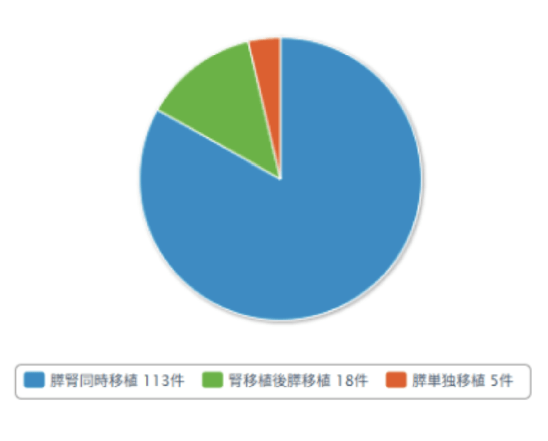
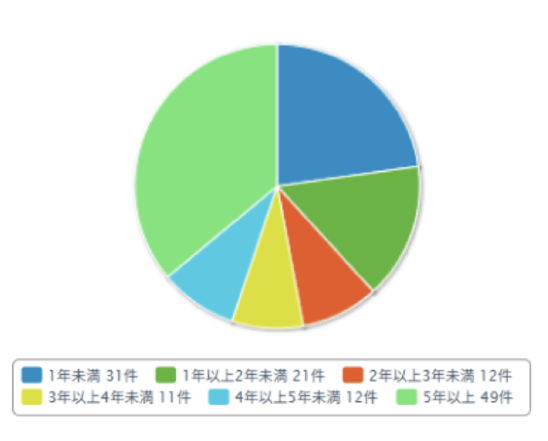
2025年2月現在 136名の方が膵臓移植を待機されています。50-59歳の方が最も多く、次いで40-49歳の方が多くなっています。男女比は男性63名、女性73名です。膵腎同時移植を待っている方が最も多く113名です。移植待機日数は1年未満の方もいれば、5年以上待機している方もいます。平均待機日数は1244日(最短6日、最長5740日)です。(本邦膵臓移植症例登録報告 (2024))
性別
| 件数 | |
|---|---|
| 男 | 63 |
| 女 | 73 |
| 合計 | 136 |
年代
| 件数 | |
|---|---|
| 0-9歳 | 0 |
| 10-19歲 | 0 |
| 20-29歲 | 1 |
| 30-39歲 | 14 |
| 40-49歲 | 55 |
| 50-59歲 | 59 |
| 60-69歲 | 7 |
| 70歲以上 | 0 |
| 合計 | 136 |
術式
| 件数 | |
|---|---|
| 脾腎同時移植 | 113 |
| 腎移植後開移植 | 18 |
| 開単独移植 | 5 |
| 合計 | 136 |
待機期間
| 件数 | |
|---|---|
| 1年未满 | 31 |
| 1年以上2年未満 | 21 |
| 2年以上3年未满 | 12 |
| 3年以上4年未满 | 11 |
| 4年以上5年未満 | 12 |
| 5年以上 | 49 |
| 合計 | 136 |
(日本臓器移植ネットワークHPより抜粋)
九州大学病院の膵臓移植の特色
日本全体の膵臓移植待機期間は上記の通り1244日ですが、当科での待機期間は855日と大幅に短くなっています。私たちは待機期間が短いことは患者さんにとって大きなメリットであると考えています。そのため、24時間365日、常に膵臓移植を行える体制を整えることによりこの短い待機期間を実現しました。今後も最短でみなさまに移植をお届けできるよう努力してまいります。
1、年間の膵臓移植症例数
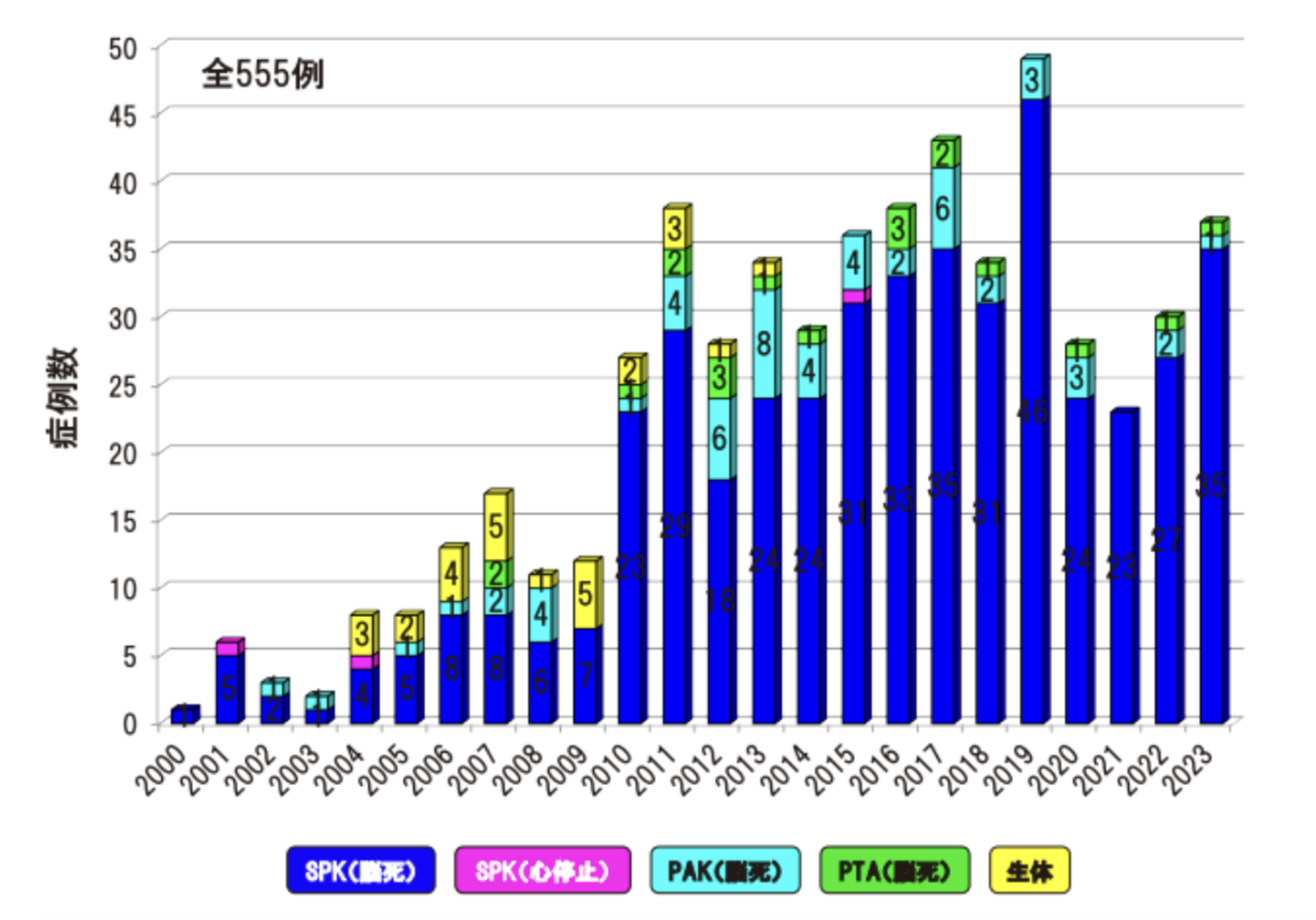
2023年末までに555例の膵臓移植が行われました。2020年はコロナウイルス感染拡大の影響もあり28例にとどまりましたが、近年は多い年で49例(2019年)あり、2024年は45例が実施されました。
(本邦膵移植症例登録報告(2024)より)
2、九州大学病院の膵臓移植症例数: 108例(2001年~2025年4月)
2024年9月1日に九州大学病院での膵臓移植が100例に到達しました。
https://www.hosp.kyushu-u.ac.jp/news/detail/622/
過去10年間の脳死膵臓移植症例数
| 年 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 | 2021- | 2022 | 2023 | 2024 |
|---|---|---|---|---|---|---|---|---|---|---|
| 3 | 4 | 7 | 8 | 11 | 7 | 3 | 4 | 9 | 11 |
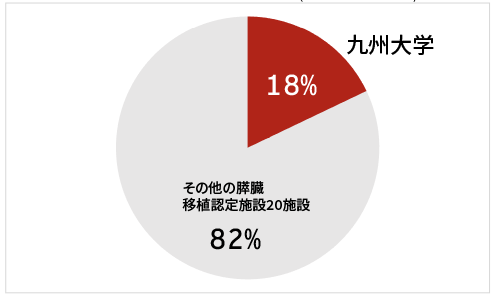
全国膵臓移植症例の18%を当院が占めています (2025年3月末現在)
3、膵臓移植の実際
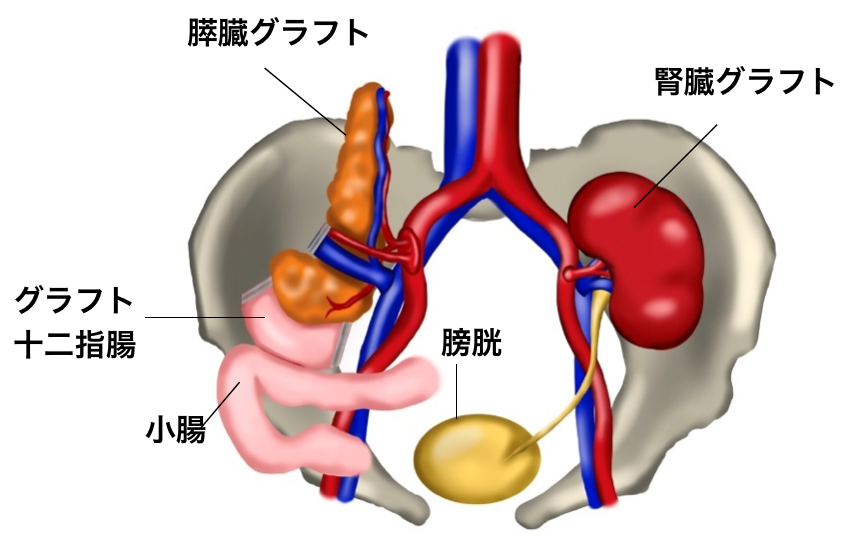
手術は全身麻酔で行います。まず、左下腹部に腎臓移植を行います。患者さんの左の腸骨静脈と腸骨動脈に腎臓グラフトの静脈と動脈をそれぞれ吻合します。最後にグラフトの尿管と患者さんの膀胱を吻合し腎移植終了です。約3-4時間の手術時間を要します。続いて右下腹部に膵臓移植を行います。右の腸骨静脈と腸骨動脈に膵臓グラフトの静脈と動脈をそれぞれ吻合します。最後にグラフト膵臓から分泌される消化液の膵液を逃がすため、グラフト十二指腸と患者さんの小腸を吻合します。約3-4時間の手術時間を要します。合計で6-8時間程度の手術時間となります。
4、全国の膵臓移植成績
膵臓移植の5年後に患者さんが生存している確率(全生存率)は92.2%、腎グラフトが生着している確率(腎グラフト生着率)は88.8%、膵グラフトが生着している確率(膵グラフト生着率)は76.7%でした。
(本邦膵移植症例登録報告(2024)より)
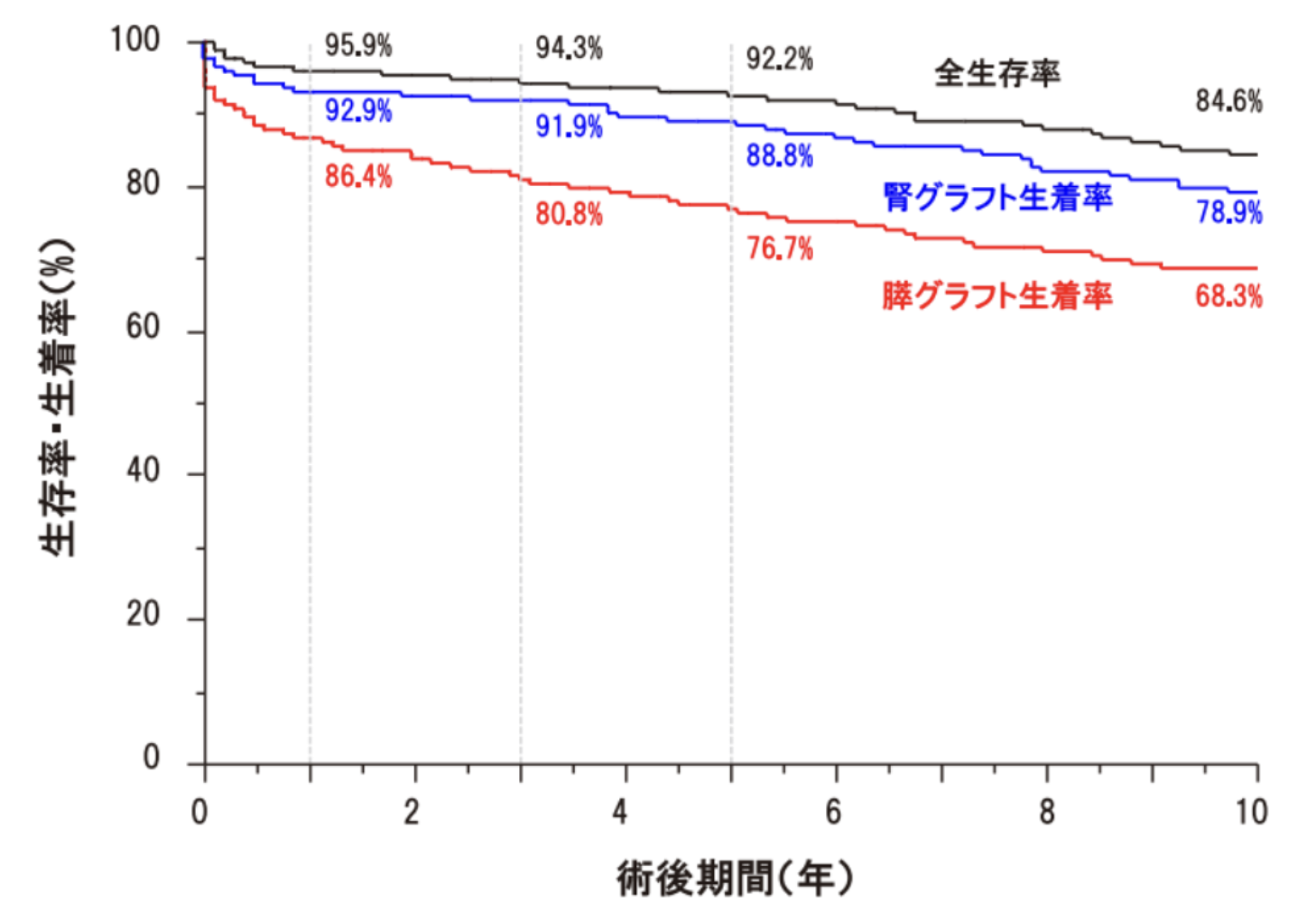
| 術後期間(年) | 1年 | 3年 | 5年 | 10年 |
|---|---|---|---|---|
| 患者生存率(%) | 95.9 | 94.3 | 92.2 | 84.6 |
| 腎グラフト生着率(%) | 92.9 | 91.9 | 88.8 | 78.9 |
| 膵グラフト生着率(%) | 86.4 | 80.8 | 76.7 | 68.3 |
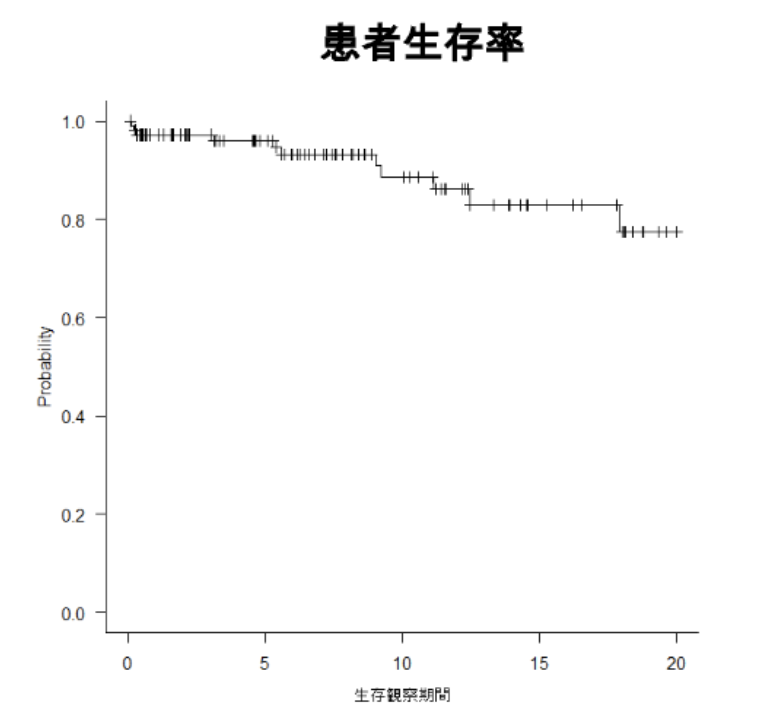
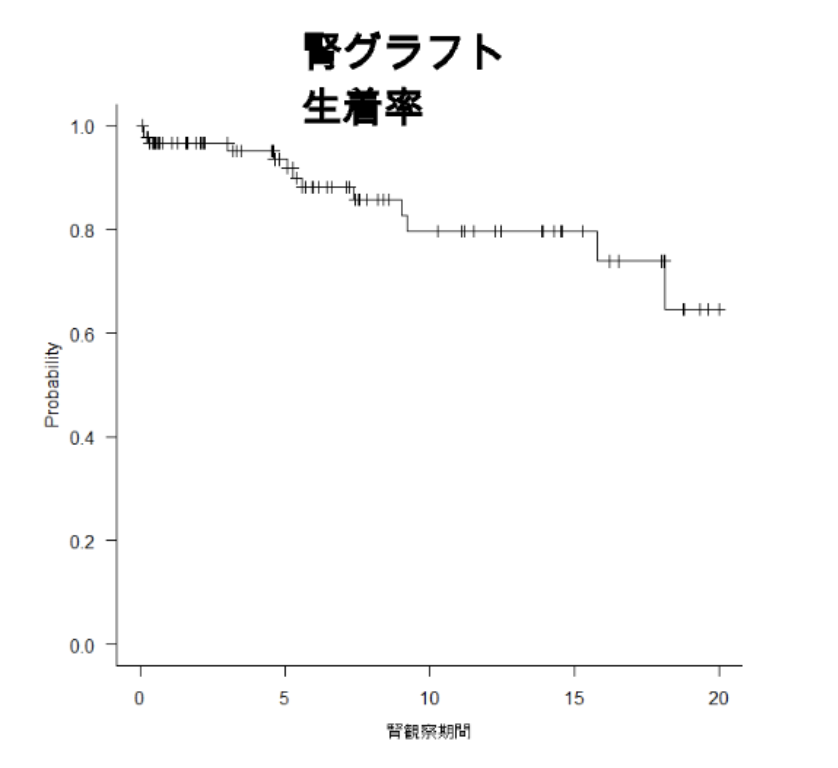
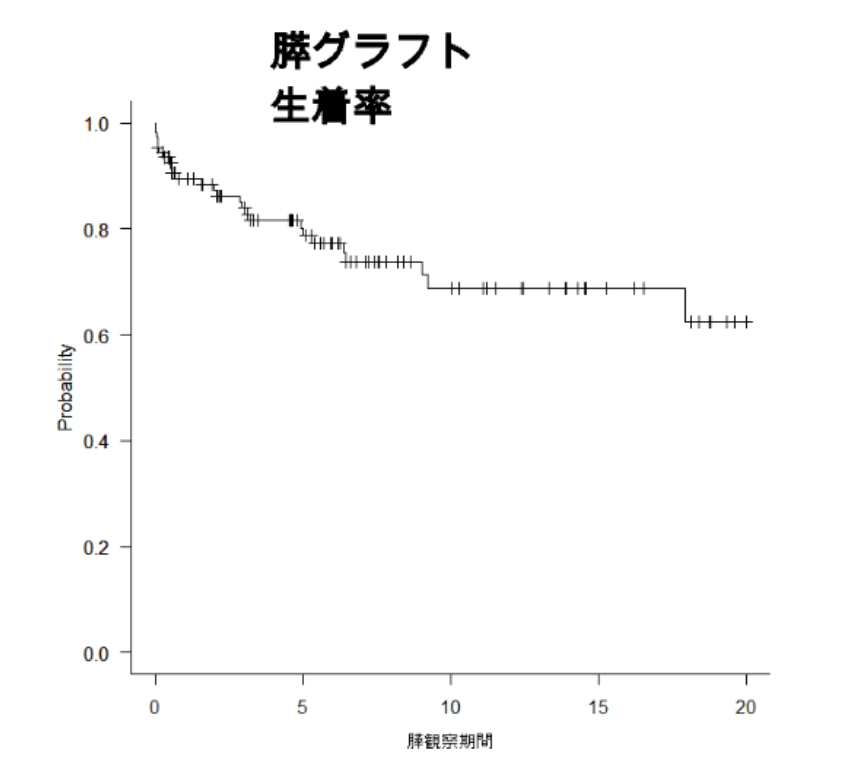
5、九州大学病院の膵臓移植成績
患者生存率、腎グラフト生存率、膵グラフト生存率ともに全国データと比較し良好な成績を収めています。
| 術後期間(年) | 1年 | 3年 | 5年 | 10年 | 15年 | 20年 |
|---|---|---|---|---|---|---|
| 患者生存率(%) | 97.2 | 97.2 | 96.0 | 88.6 | 82.9 | 77.4 |
| 腎グラフト生着率*(%) | 96.6 | 96.6 | 93.5 | 79.6 | 79.6 | 64.6 |
| 膵グラフト生着率*(%) | 89.5 | 83.9 | 78.7 | 68.7 | 68.7 | 62.5 |
(*グラフト生着率に関しては患者死亡をグラフト喪失と考えた場合)
その他情報
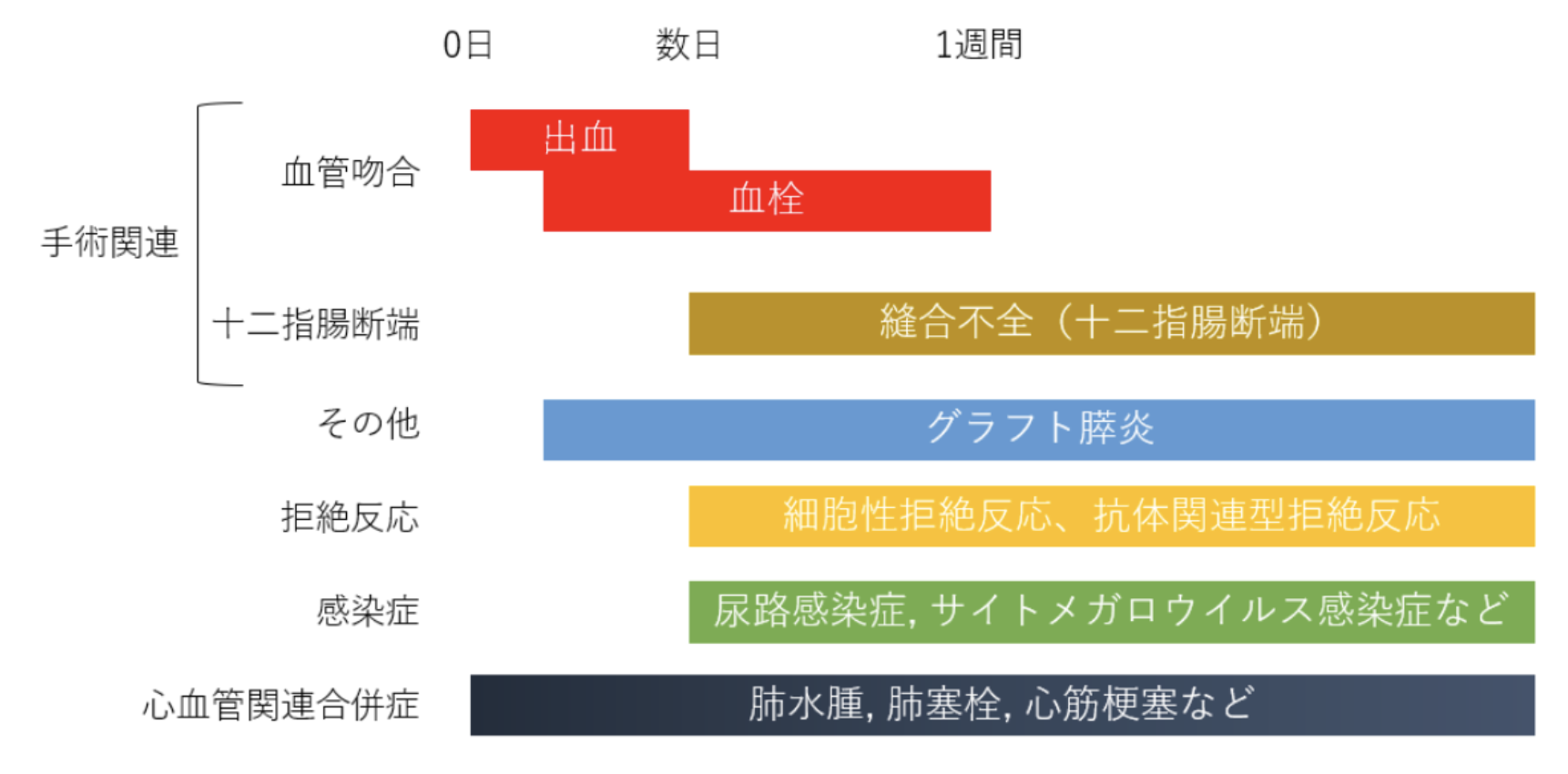
主な合併症
移植直後の主要な合併症は出血、血栓症、縫合不全です。保存的治療で軽快することもありますが、再手術などの処置が必要となることもあります。そのほか、グラフト膵炎や肺水腫、肺梗塞、心筋梗塞といった全身合併症が起こることもあります。移植医療特有の拒絶反応や免疫抑制時剤内服に伴う感染症にも注意が必要です。
入院期間
合併症がない場合で約3-4週間の入院期間を要します。合併症が起きた場合は、合併症の程度によりさらに入院期間を要します。
術後治療
術後は当院外来への定期的な通院が必要となります。移植直後は1週間ごとに通院頂きますが、徐々に通院間隔は伸びていき、移植後1年目には安定している方では1か月ごとの通院となります。その後継続して安定している場合は、お住まい近くの膵臓移植認定施設にご紹介することも可能です。
免疫抑制剤
膵臓移植後は免疫抑制剤の内服が必要です。通常、タクロリムス、ミコフェノール酸モフェチル、ステロイドの3剤を内服します。これに加え、導入免疫抑制剤としてバシリキシマブもしくは抗ヒト胸腺細胞ウサギ免疫グロブリンを注射剤で使用します。
登録の流れ
膵臓移植登録のための下記検査を当院に約2週間入院頂き行います(原則入院での検査ですが、事情により入院が難しい場合は一部を外来で行うことも可能です。担当医にご相談ください。)
<1型糖尿病、膵腎移植登録検査項目>
- 血液検査
- 血液型
- 腫瘍マーカー
- 心電図
- 呼吸機能検査
- 胸部・腹部レントゲン
- 心エコー
- 負荷心筋シンチグラフィー検査
- 造影CT(頸部~骨盤)
- 頭頸部MRI+MRA(主幹動脈の狭窄、動脈瘤の有無)
- 24時間血糖測定
- 上腹部エコー
- 頚部エコー(甲状腺、副甲状腺、頸・椎骨動脈の狭窄閉塞の評価)
- 動脈硬化検査(ABI/PWV)
- 自律神経機能検査(起立性低血圧の評価)
- 膀胱造影検査
- 上部消化管内視鏡検査(がん検診)
- 下部消化管内視鏡検査(がん検診)
- マンモグラフィー(女性)
- グルカゴン負荷テスト
- 循環器内科受診
- 眼科受診(網膜症、白内障、緑内障評価)
- 婦人科受診(がん検診)
- 神経内科受診(自律神経機能検査;起立性低血圧の評価)
上記検査結果を当施設内で評価したあと、申請書類を作成し、膵臓移植中央調整委員会へ提出します。移植適応の有無は、膵臓移植中央調整委員会から委嘱されている地域適応検討委員会で判定され、その後、移植施設内の倫理委員会で移植可能と判断されれば、膵臓移植中央調整委員会に登録されます。その後、日本臓器移植ネットワークに登録することが出来ます。移植の適応は、十分に検査し慎重に評価する必要がありますので、検査を受けてから実際に登録手続きが完了するまでは、数ヶ月以上かかります。(日本膵・膵島移植研究会HPより抜粋)
登録費用
日本臓器移植ネットワーク新規登録の際に初回登録料(1臓器30,000円)が必要です。膵腎同時移植の場合は2臓器となるため60,000円となります。このほかに、HLA検査費用(初回のみ)や毎年の登録更新料(1臓器5,000円)、膵腎同時移植では10,000円が必要です。
医療費
脳死下膵臓移植は保険適用のため、医療費は通常の保険診療と同様3割負担です。高額療養費制度も利用可能です。膵腎同時移植、腎移植後膵臓移植を受けられた患者さんに関しては、身体障害者手帳、更生医療などの対象となり助成を受けることができます。その他に、脳死または心停止下での臓器提供を受けられた際には、日本臓器移植ネットワークで発生する費用(ドナーコーディネーター経費・メディカルコンサルタント経費・緊急車両費・通信費・情報管理費等)の一部として10万円をご負担いただきます。(日本臓器移植ネットワークへご負担いただく費用に関してのお問い合わせは、日本臓器移植ネットワークへお願いいたします)。(日本膵・膵島移植研究会HPより抜粋)
連絡先
膵臓移植・膵腎同時移植希望の方
膵移植に関するご相談は「移植対策室」で対応しています。
胆道・膵臓・膵臓移植・腎臓移植外科
092−641−1151(代表)
「移植対策室」への取り次ぎをご依頼ください。
担当:レシピエント移植コーディネーター
【受付時間】9:00〜17:00
受診の方法
初診のご予約は、予約センターで医療器何様より承っております。主治医の先生に紹介状を依頼し、
「初診予約申込書(九州大学病院HPからダウンロード)」及び「紹介状」を医療機関様からFAXでお送りください。
予約センター(FAX:092−642−5509 TEL:092-642-5508 受付時間9:00〜17:00)
リンク
日本膵・膵島移植研究会 http://plaza.umin.ac.jp/~jpita/index.html
日本移植学会 ファクトブック http://www.asas.or.jp/jst/pro/factbook/
膵臓移植中央調整員会・膵臓移植に関する実施要項 http://www.ptccc.jp/youkou.php




